Intensityの最新情報@リッツカールトン大阪を聴いてきました。
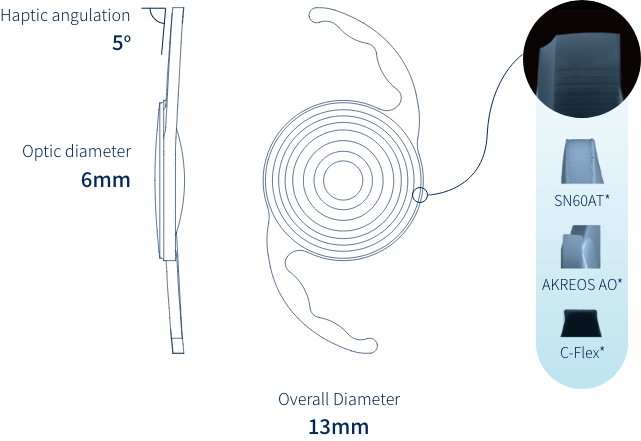
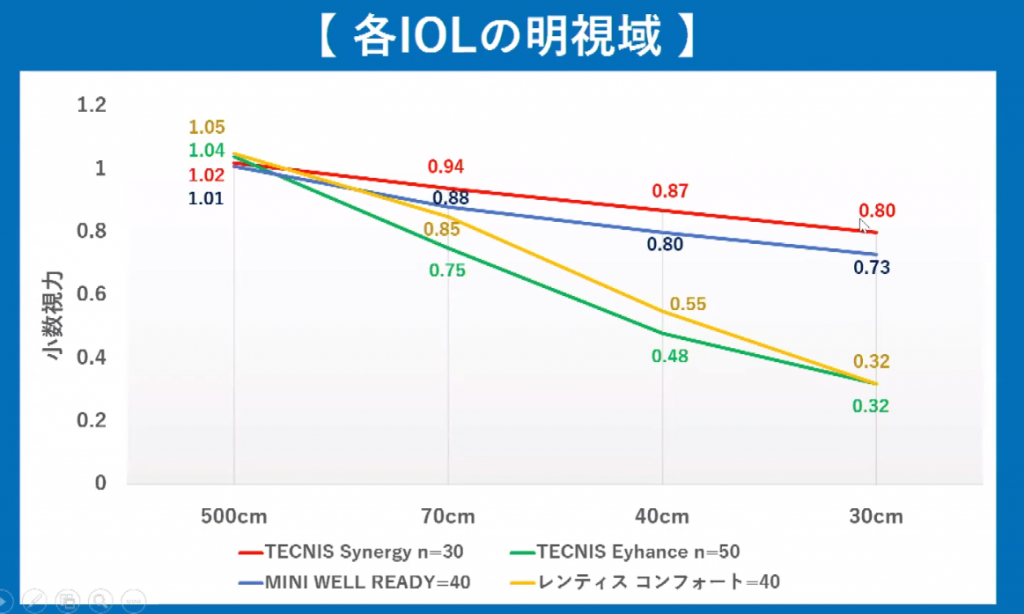
-1次、-2次の今まで捨て置かれてた球面収差を利用することにより、3焦点+2焦点=5焦点を実現している。
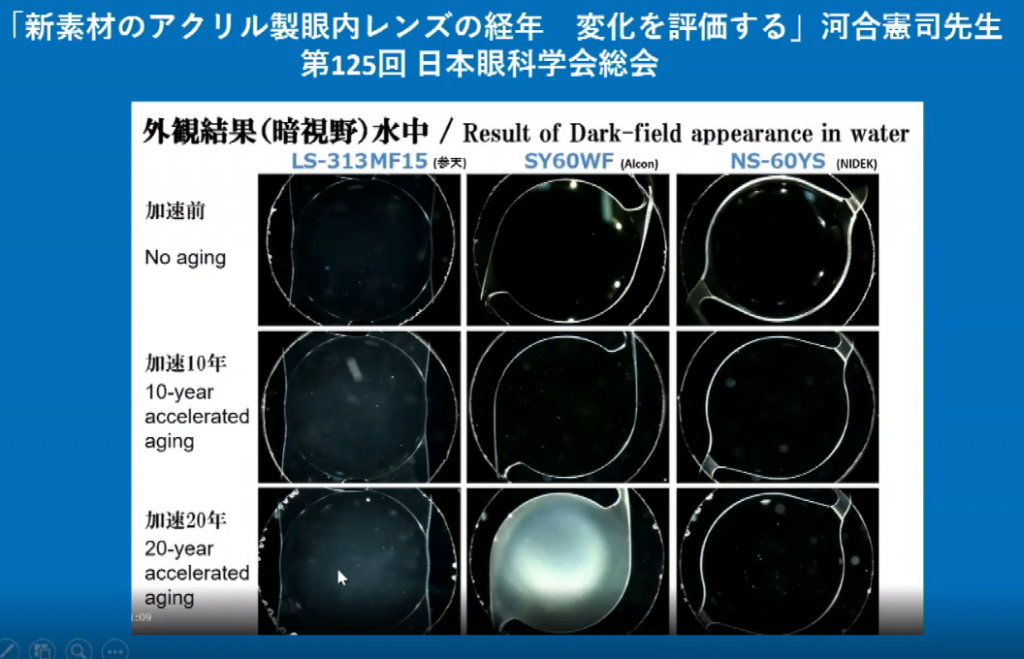
そのため、光ロスが従来型レンズよりも40%少なく、93.5%の光透過率をもつ。
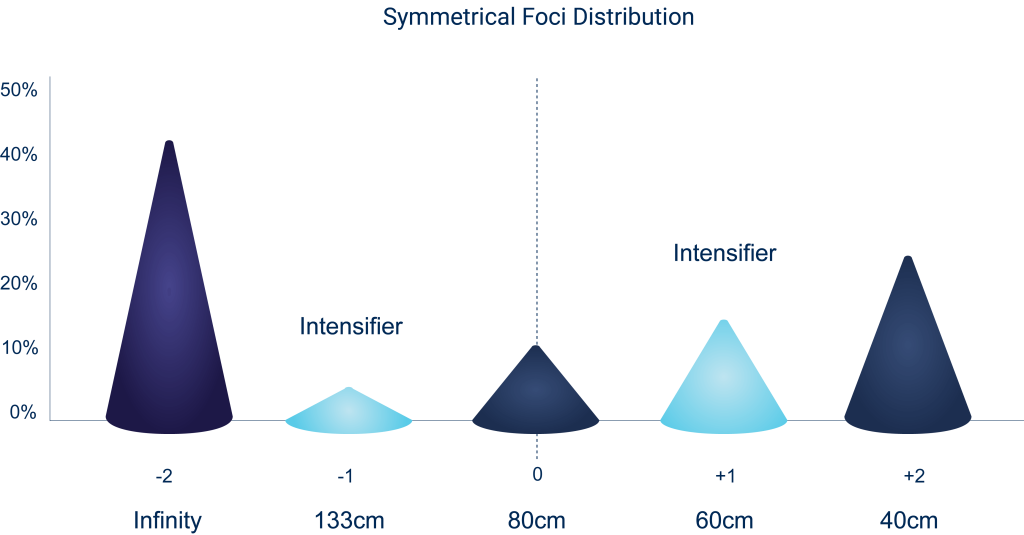
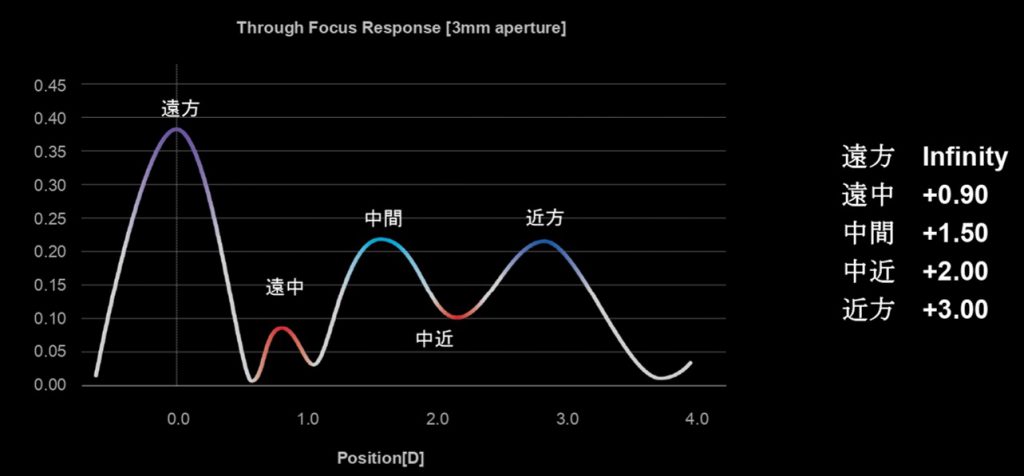
レンズ中央部は中間距離になっている点は、他社レンズが中央を遠方に設定している点と異なる。
ただし、瞳孔径の大きさに応じて、power配分が大きく変わる+上記の収差回収により、なだらかなdefocus曲線を獲得している。
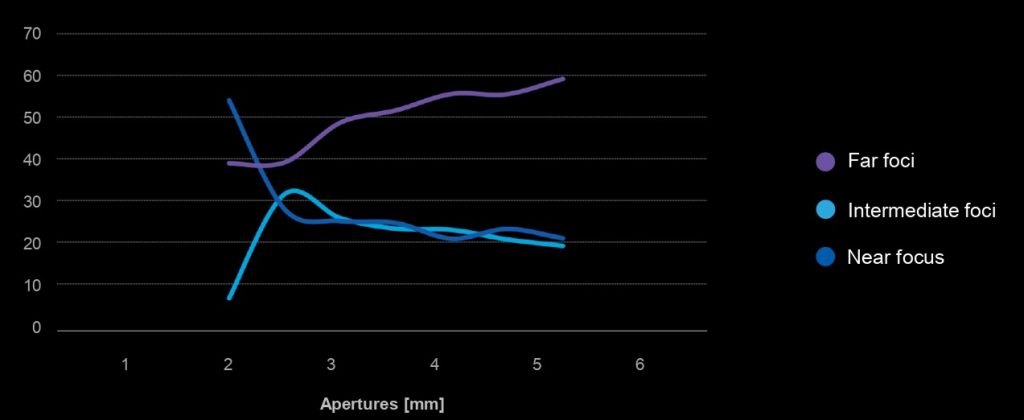
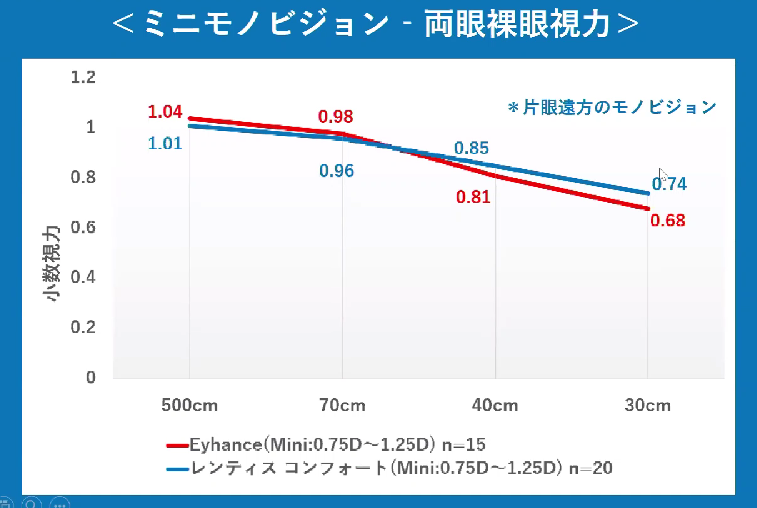
「近見視力が他社レンズより劣る」と、えの眼科クリニック絵野亜矢子先生は提示されていましたが、ツカザキ病院野口三太郎先生によると「両眼挿入の場合には、近見における眼鏡装用率も大幅に改善する」
【感想】
- 両眼挿入のできる若者で、瞳孔異常がない、ハログレ最小化を希望する人が対象。
- 回折格子がついているレンズとしては究極系に近い。ただ、世の中の流れ的には回折格子を廃止する方向なので微妙かな。
- 開発元のイスラエルのHanita社は、MiniwelのイタリアSifi社をサポート体制において大きく凌駕する。