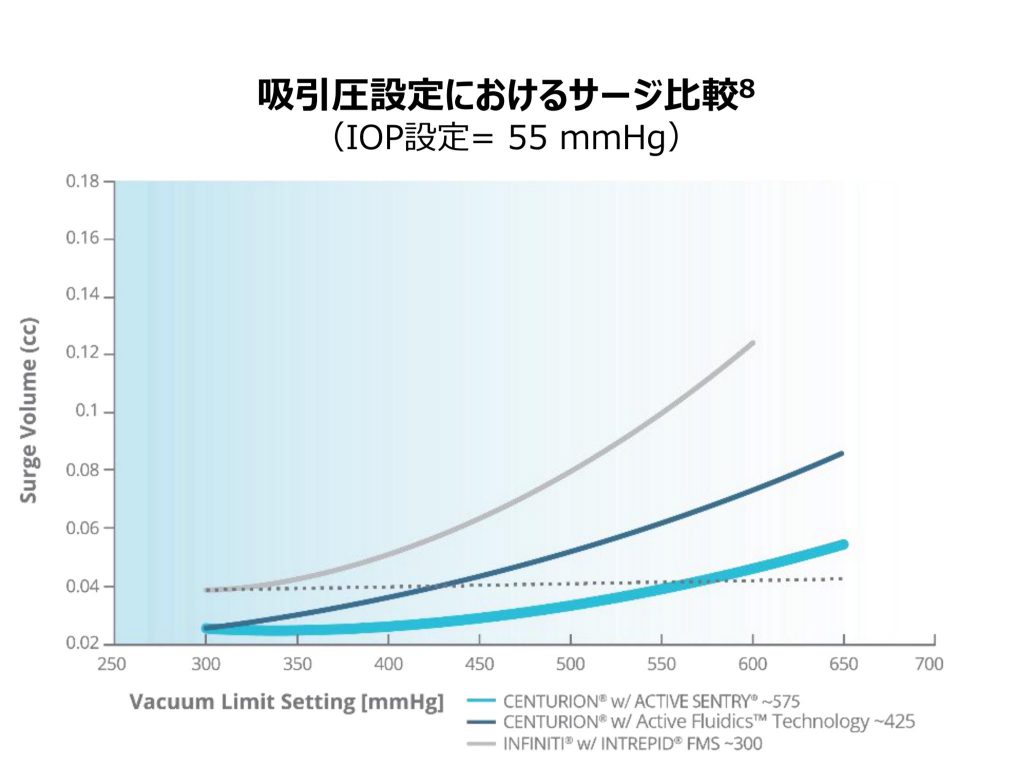
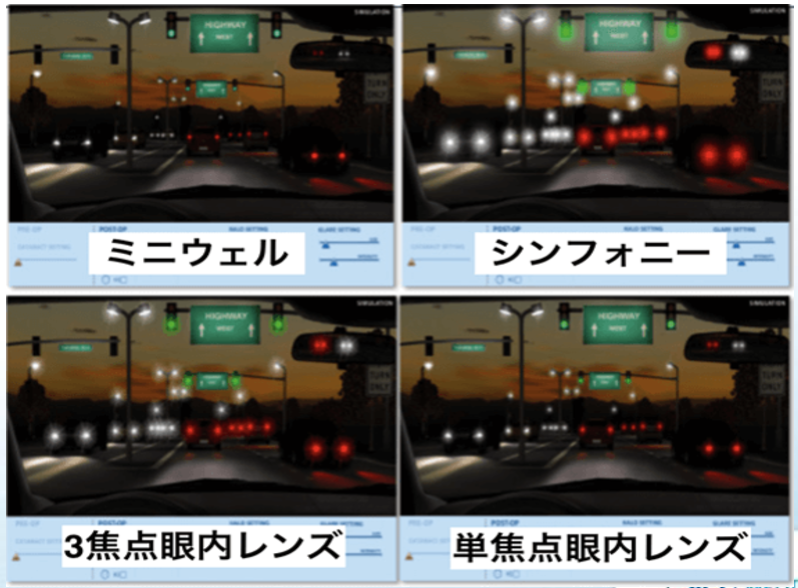
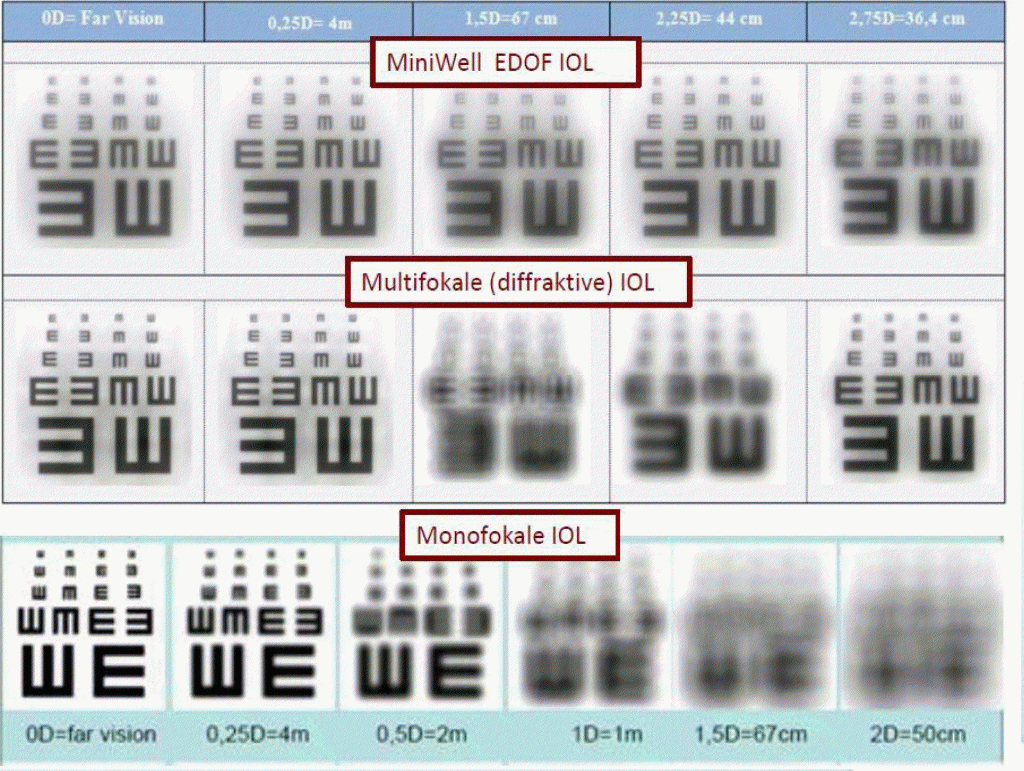
先日来、白内障手術機械のCenturionを使ってるが、他サージャンの設定を見せてもらうと、たった一つの設定で手術を全うしておられる方、多数。
業者さんに聞くと、特に日本で30歳以下の術者は、唯一設定を好むらし。今まで、マルチフェーズで細かく設定を使い分けてきた身として驚く。
- 距離別にクラブ使い分けてたのに→ドライバ一本で全コース回る。
- 苦労してカウンターあててたのに→AIでオートドリフト。
- exe作るのにmakeやらlinkerやら→もぅ、インタープリタでいいんじゃね。
、、みたいな?
実践すると、本当に一本設定で完走できそうである。そして、このオートマ感こそがActiveFluidicsの真の訴求点といえるかもである。
が、まぁ、術者としてのトリビアな矜持とか、実際上の必要性とかあるので、私は2本は設定します。
2022/8/5追記