FEST(Fellow-Eye Self-Turning )法をAlcon Experience Academyの第77回日本臨床眼科学会ライブラリーで拝聴しました。
講演者は金沢医科大学 佐々木洋先生です。
要約すると
優位眼の片眼手術にVivityを挿入した後、その術後眼に+0.5Dを付加し-0.5Dの近視状態を作ってたうえで、遠見・中間・近見の視力を測定する。
満足できる視力であれば、対眼にもVivityを-0.5Dのミニモノビジョンで入れる。
満足できない結果であれば対眼にはPanOptixをいれる。これによって、患者さんの満足度があがり、術者も自信をもってレンズ選定が可能となる。
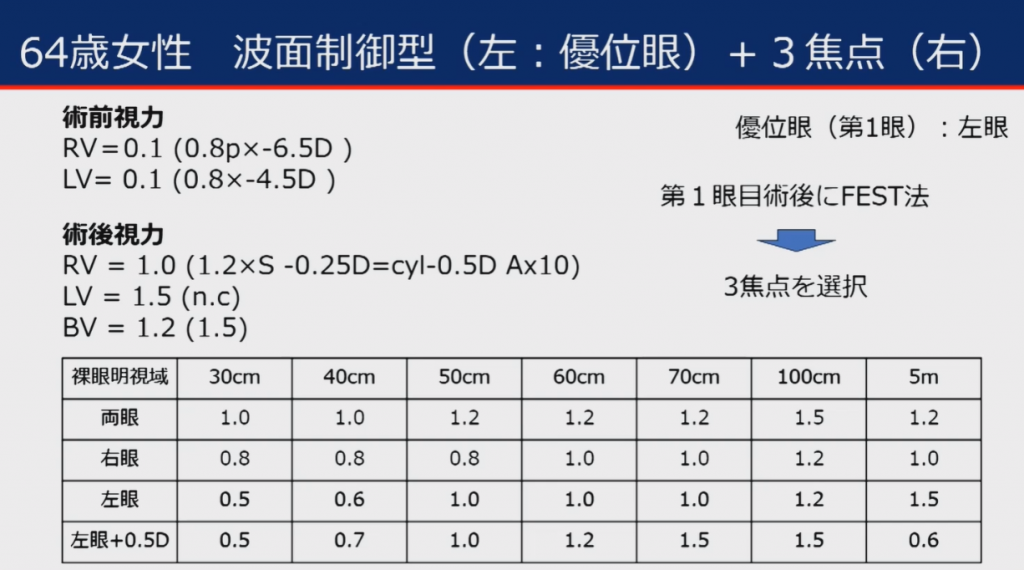
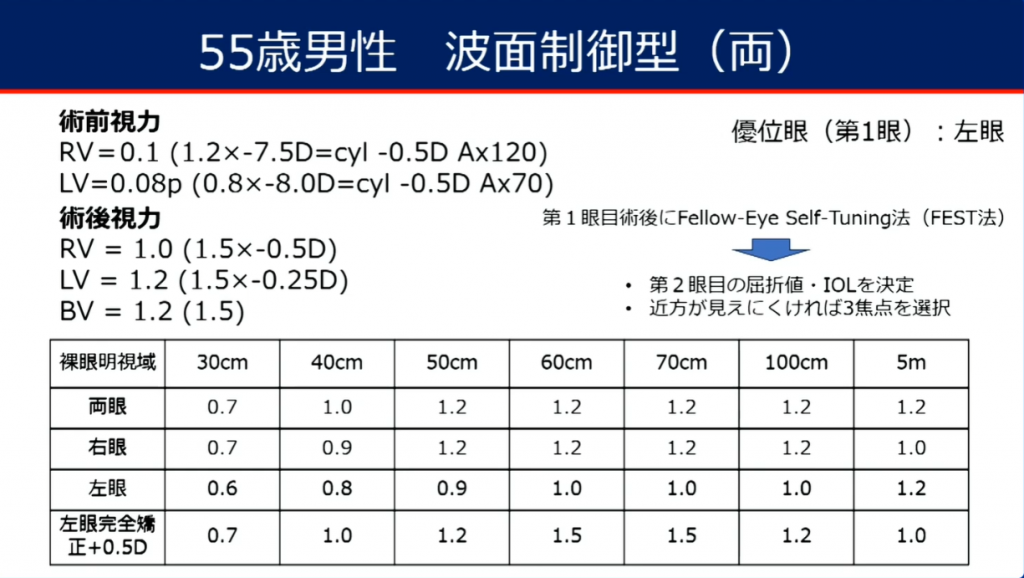
これは有効な手法なので、当院の主力レンズであるアイハンスのモノビジョンでもはぜひ実践すべし、、と考えた。
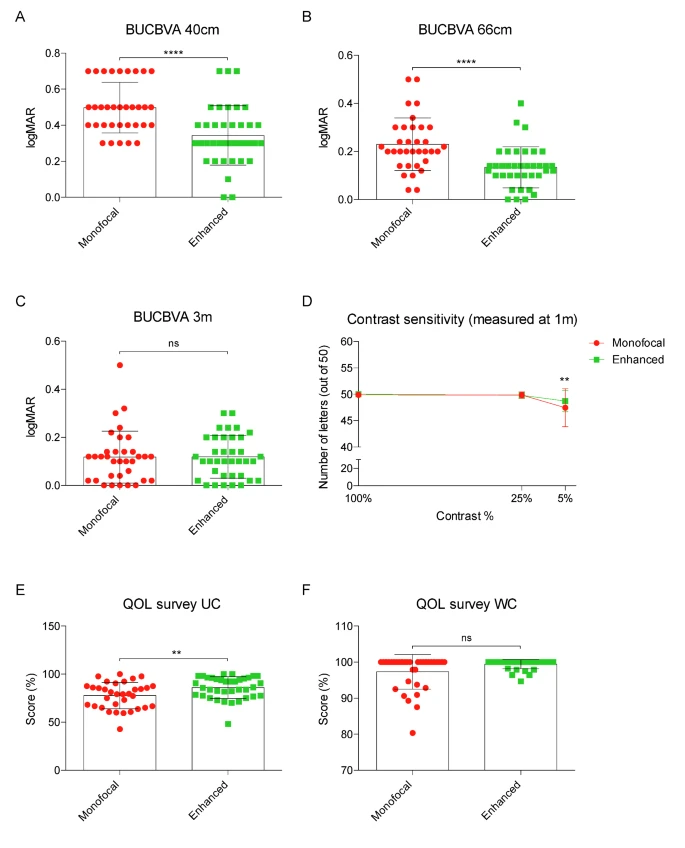
そこでアイハンスの英文論文を探し、Comparison of visual performances of enhanced monofocal versus standard monofocal IOLs in a mini-monovision approach を読む。
<方法>
単焦点レンズのミニモノビジョンとアイハンスのミニモノビジョンを比較した。
<結果>
アイハンスノモノビジョンが中間視力、近見視力ともに優秀であった。
コントラスト感度特性もより良好であった。
QOLスコアも優れていた。
👉著者はJ&Jとは利益相反なしである。
前回も言ったように、アイハンスは乱視ラインアップが豊富で、患者さん満足度とも相関が高い乱視矯正が容易である。
以上より、保険医療で、ハログレがほぼ々々なくって、中間~近見視力がそこそこよいなら、非常に好ましい選択といえるのではないか?
当院でも積極的に患者さんに提案していこうと考えています。
2024/4/13 追記
この手法は、
①保険で
②できるだけミニウェルプロクサ的な遠見~近見視力獲得
を実現する手段とみることもできる。